- Ключевые моменты
- Что такое трудные дыхательные пути?
- Причины трудных дыхательных путей
- Трудности в верхних дыхательных путях
- Средние дыхательные пути
- Нижние дыхательные пути
- Анамнез
- Клиническое исследование дыхательных путей. Прогнозирование трудной интубации
- Осмотр
- Клинические тесты
- Измерения
- Инструментальные методы исследования
- Ценность тестов и измерения
- Шкала LEMON
- Прогнозирование трудной вентиляции
- Алгоритм ведения любого пациента, которому предстоит анестезии
Ключевые моменты
- Проводите физикальное исследование дыхательных путей каждому пациенту.
- Исследование дыхательных путей занимает не более 2-х минут.
- Пристальное внимание обратите на сообщения пациента о затруднениях дыхания.
- Всегда будьте готовы к любым неожиданностям.
- Никогда не вводите миорелаксанты, если Вы не уверены, что сможете «раздышать» больного маской.
- Оксигенация – это самый главный пункт в менеджменте дыхательных путей.
Что такое трудные дыхательные пути?
Предсказание трудных дыхательных путей является очень важным аспектом работы любого анестезиолога, так как эта процедура позволяет адекватно подготовиться к менеджменту дыхательных путей у конкретно взятого пациента.
Что такое трудные дыхательные пути? Дать определение этому понятию не просто. Общепринятой считается формулировка Американского общества анестезиологов. Трудные дыхательные пути – это такая клиническая ситуация, в которой подготовленный и обученный анестезиолог испытывает трудности с масочной вентиляцией и интубацией трахеи. На сегодняшний день это определение может быть дополнено фразой «а также трудности с установкой ларингеальной маски».
Под трудной масочной вентиляцией подразумевают любую из следующих ситуаций: (1) невозможность поддерживать SpО2>92% при проведении масочной вентиляции 100% кислородом; (2) значительная утечка газа через лицевую маску; (3) необходимость увеличения газового потока более 15 л/мин; (4) отсутствие экскурсии грудной клетки (5) необходимость использования вторых рук; (6) смена анестезиолога.
Трудная ларингоскопия — это отсутствие хорошей визуализации голосовых связок при использовании обычного ларингоскопа. Главная цель ларингоскопии — получение хорошей видимости голосовых связок. Если это удается, то интубация будет легкой.
Отдельно выделяют такое понятие, как трудная интубация. Трудная интубация – это три и более безуспешных попытки интубации трахеи или ситуация, когда для того чтобы закончить интубацию потребовалось более 10 минут времени.
Эта статья рассказывает о том, как до начала проведения анестезии предсказать возможные трудности с дыхательными путями пациента.
Причины трудных дыхательных путей
Традиционно дыхательные пути разделяются на три области – верхние, средние и нижние. Под использующимся в анестезиологии термином «дыхательные пути» чаще всего подразумевают верхние дыхательные пути.
При проведении анестезии любая анатомическая область дыхательных путей может вызвать определённые трудности и самый сложный сценарий, с которым может столкнуться анестезиолог, это непредвиденные трудности с обеспечением проходимости дыхательных путей. Самое большое значение придаётся ситуациям трудной вентиляции, ларингоскопии и интубации.
Трудности в верхних дыхательных путях
Основные причины трудностей, возникающих на уровне верхних дыхательных путей, это различные анатомические изменения лица, рта и носа. Все эти проблемы могут быть усилены травмой лицевого черепа, ожирением, наличием бороды и усов. В этих случаях вентиляция при помощи лицевой маски нередко оказывается неэффективная и трудной, в данной ситуации рекомендуется использовать вентиляцию четырьмя руками (один анестезиолог держит маску на лице, а другой выполняют вентиляцию мешком). Иногда используется шесть рук, к примеру, при выполнении приема Селлика или стабилизации шейного отдела позвоночника.
Средние дыхательные пути
Факторы, которые вызывают трудности в средних дыхательных путях — это все те факторы, которые вызывают трудную ларингоскопию и интубацию. К примеру, кровотечение в полости рта и носоглотки, отек дыхательных путей в связи с задержкой жидкости, опухолевидные образования онкологического или воспалительного генеза.
Нижние дыхательные пути
Главные причины — это заболевания трахеи и бронхов, к примеру, стеноз трахеи, вызванный образованием средостения (опухоль или лимфатические узлы) или увеличенной щитовидной железой. Обструкция бронхов может быть вызвана опухолью, задержкой секреции, бронхоспазмом.
Анамнез
При проведении предоперационного осмотра необходимо расспросить пациента о возможных проблемах в прошлом и, в случае необходимости, детально обсудить их. Бывает, что пациенты знают о тех трудностях, которые возникли при обеспечении проходимости дыхательных путей во время предыдущих анестезий, и сами достаточно чётко рассказывают о них. Иногда пациенты предоставляют письмо от коллег-анестезиологов, описывающее прошлые сложности.
В Англии и некоторых других странах пациент может иметь специальный браслет, являющийся символом того, что во время наркоза у него были трудности с дыхательными путями. Пациент с таким браслетом должен быть воспринят очень серьезно и дальнейшая информация о случившейся клинической ситуации может быть получена с веб-сайта «Общества трудных дыхательных путей», на котором есть регистр всех случаев трудных дыхательных путей.
Какая ещё информация может насторожить анестезиолога?
- Предыдущие операции на лицевом черепе или дыхательных путях
- Наличие опухолей, а также любых воспалительных процессов в области лицевого черепа или верхних дыхательных путей
- Химио- или радиотерапия в области лицевого черепа или дыхательных путей
- Внешний вид больного: толстая короткая шея, маленькая нижняя челюсть, наличие врожденной патологии лицевого скелета, синдром Дауна, синдром Марфана
- Наличие у пациента сахарного диабета, ревматоидного артрита, акромегалии, анкилозирующего спондилита
- Указание на травму или операции на шейном отделе позвоночника в прошлом
- Синдром Пиквика (синдром сонного апноэ)
- Ожирение
- Беременность
При наличии подобного рода информации анестезиолог должен уделить пристальное внимание данному пациенту, так как вероятность возникновения трудных дыхательных путей гораздо больше, чем в среднем по популяции.
Клиническое исследование дыхательных путей.
Прогнозирование трудной интубации
Потенциальные трудности могут быть предсказаны путём сбора анамнеза, осмотра, измерений и инструментальных исследований. В прогнозировании трудных дыхательных путей первостепенное значение имеет физикальное исследование, целью которого является предсказание трудной вентиляции, ларингоскопии и интубации.
Осмотр
Какие признаки, выявленные при осмотре пациента, могут нас насторожить?
- Это опухолевидные образования, шрамы от ожогов и операций, а также связанные с радиотерапией изменения кожи, локализующиеся в области лица и шеи
- Из анатомических черт — маленький рот, маленькая нижняя челюсть (микрогнатия), высокое аркообразное твердое нёбо, большой язык, бычья шея, большая грудь
- Важно обратить внимание на зубы: неправильно расположенные, шатающиеся, торчащие. Рекомендуется документировать любые имеющиеся с зубами проблемы, а также наличие коронок, мостов, протезов
- Следует обратить внимание, какое расположение имеют трахея и гортань: центрально расположенное или смещенное в сторону
- Особое внимание заслуживает пациенты с бородой, которая скрывает анатомические черты и затрудняет масочную вентиляцию
- Спросите пациенты: может ли он свободно дышать через нос, были ли у него носовые кровотечения. Эта информация важна в том случае, когда Вы собираетесь интубировать больного через нос
Клинические тесты
Открывание рта
Открывание рта считается нормальным, когда расстояние между верхними и нижними резцами равно ширине трех и более пальцев пациента. Это расстояние должно быть не менее 4,6 сантиметров (три ширины пальцев) и является показателем подвижности в челюстно-лицевом суставе. У больных с ожирением подвижность в челюстно-лицевом суставе часто оказывается нарушенной.
Осмотр глотки
Пациент сидит, спина выпрямлена, шея разогнута, рот максимально открыт. Оценка проводится во время фонации. Получаемый вид оценивается от первой до четвёртой степени. І-ІІІ класс были введёны Маллампати, ІV класс позже добавили Самсун и Янг (Samsoon and Young).
| Класс І – видны дужки миндалин, язычок, задняя стенка глотки, твердое и мягкое небо. |
| Класс ІІ – ограничена видимость язычка, дужек миндалин, задней стенки глотки. |
| Класс ІІІ – визуализируются только мягкое и твердое небо. |
| Класс ІV – видно только твердое небо. |
Доказано, что класс І-ІІ ассоциируется с легкой ларингоскопией, класс ІІІ- ІV – с трудными дыхательными путями, причиной которых является затруднённое разгибание головы, ограниченное открытие рта или большого язык.
Выдвижение нижней челюсти
Степень выдвижения нижней челюсти классифицируется на три класса — А, В, С:
| Класс А: пациент может поставить зубы нижней челюсти впереди резцов верхней челюсти. |
| Класс В: пациент может только сопоставить зубы нижней и верхней челюсти. |
| Класс С: пациент вовсе не может выдвинуть нижнюю челюсть (или случай с торчащими резцами верхней челюсти). |
Класс В и С ассоциируются с трудной ларингоскопией. Причина данных клинических вариантов — невозможностью выдвижения нижней челюсти кпереди или невозможность переместить язык вперед и вниз. Данная ситуация часто наблюдается у детей с синдром Дауна. Кроме того, есть мнение, что трудная масочная вентиляция также ассоциируется с трудностями в выдвижении нижней челюсти.
Исследование подвижности шейного отдела позвоночника
Определяется возможность, а также степень сгибания и разгибания в шейном отделе позвоночника. Возможно, что способность полного сгибания и разгибания шеи имеет весомое значение, однако наиболее важным представляется объём сгибания в атланто-затылочном сочленении.
Наилучший тест для оценки движения в атланто-затылочном сочленении был разработан Деликаном. Пациента просят смотреть прямо вперед, голова при этом находится в нейтральном положении. Анестезиолог указательным пальцем левой руки дотрагивается до подбородка пациента, а указательным пальцем правой руки – до затылочного выступа. После этого пациента просят посмотреть на потолок. Если левый палец врача оказывается расположенным выше правого, то движение в атланто-затылочном сочленении считается нормальным. Движения в атланто-затылочном сочленении считается ограниченным, когда левой палец анестезиолога остаётся на одном уровне (или ниже) с правым.
Альтернативный метод определения разгибания в атланто-затылочном сочленении представлен на следующей иллюстрации:
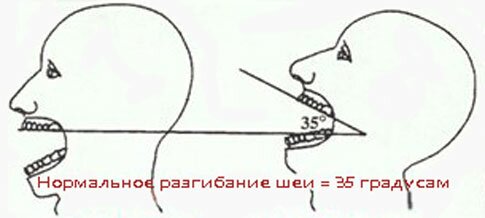
Измерения
Существуют два главных измеряемых расстояния — Патил (Patil) и Савва (Savva):
Патил – это щито-подбородочное расстояние (тиреоментальная дистанция), Савва — грудинно-подбородочное расстояние (стерно-ментальная дистанция). Считается критическим, если расстояние Патила менее 6 сантиметров, а расстояние Савва — менее 12 см. Измерение этих расстояний проводится при максимальном разгибании головы пациентом, обычно использую ширину пальцев исследователя.
Существует мнение, что также важно проводить измерения расстояния от подъязычной кости до дна ротовой полости (в норме не менее ширины 2 пальцев), а также подъязычно-подбородочной дистанции (в норме не менее ширины 3 пальцев).
Инструментальные методы исследования
В прогнозировании трудных дыхательных путей большое значение имеют радиологические методы исследования головы и шеи, выполненное в нейтральной позиции, с максимально разогнутой головой или в боковой проекции. К примеру, можно обнаружить, что у пациента «бамбукообразный» позвоночник, что является признаком анкилозирующего спондилита. Особый интерес вызывает исследование атланто-затылочного сочленения (положения зуба второго позвонка по отношению к дужке первого позвонка), позиции трахеи, опухолевидных образований в области гортани и трахеи. Боковой снимок грудной клетки может помочь оценить положение трахеи в верхней апертуре грудной клетки, отклонение или сдавление трахеи (к примеру, при зобе щитовидной железы). МРТ или КТ – идеальные исследования при подозрении на серьёзные проблемы верхних дыхательных путей. Дыхательные пути могут быть также хорошо исследованы при помощи фиброоптических инструментов. Хорошим методов считается ларингоскопия с помощью назоскопа, позволяющая оценить анатомию дыхательных путей, вид и подвижность голосовых связок.
Ценность тестов и измерения
Все вышеперечисленные тесты могут очень сильно изменяться во время беременности, вероятность трудной интубации при которой увеличивается примерно в 7 раз. Возможно, что главной причиной этого феномена является наблюдающаяся при беременности задержка жидкости в организме.
Все эти тесты играют огромную роль для больных, которым планируется операция на дыхательных путях, особенно при наличии опухоли или воспалительного процесса.
Каждый из этих тестов и измерений имеет разную предсказательную силу. Все тесты отличаются достаточно высокой специфичностью, но имеют низкую чувствительность. Существует большая вероятность, что многие из этих тестов будут положительными у больных с действительно трудными дыхательными путями, однако они могут быть положительными и у больных с лёгкими дыхательными путями. Нельзя также утверждать, что какой-либо один из тестов или измерений чем-то лучше другого. Все эти тесты и измерения должны делаться вместе, только комплексная оценка дыхательных путей пациента имеет смысл.
На проведение всех исследований требуется не более 2 минут.
Шкала LEMON
Большинство описанных выше клинических тестов являются составляющими мнемонической шкалы LEMON, не менее широко известной, чем тест Маллампати. Аббревиатура LEMON хорошо запоминается и легко расшифровывается. Рассмотрим её подробнее.
| L — Look externally («осмотрите внешне») – Проведение внешнего осмотра |
| E — Evaluate the 3-3-2-1 rule («оцените правило 3-3-2-1») – Оценка правила 3-3-2-1 |
| M – Mallampati («Маллампати») — Определение теста Маллампати |
| O – Obstruction («обструкция») – Выявление признаков обструкции |
| N — Neck mobility («подвижность шеи») – Оценка подвижность в шейном отделе позвоночника |
Большинство пунктов шкалы LEMON уже были рассмотрены выше, поэтому рассмотрим лишь интерпретацию правила 3-3-2-1. Это правило означает, что в норме открывания рта должна быть не менее ширины трёх пальцев, расстояние от подъязычной кости до подбородка также не менее ширины трёх пальцев, расстояние между верхней щитовидной вырезкой и дном ротовой полости не менее ширины двух пальцев, а выдвижение нижней челюсти (нижних резцов относительно верхних) не менее одного пальца.
Прогнозирование трудной вентиляции
Считается, что определённые трудности при проведении масочной вентиляции возникаю примерно у 5% популяции взрослых людей.
Существует довольно большой риск трудной вентиляции, если у пациента выявлены два из пяти нижеперечисленных критериев: возраст старше 55 лет, ожирение, храп во сне, отсутствие зубов, плохие условия для плотного прилегания лицевой маски (борода, травма лицевого черепа, кровь и пр.). Вероятность трудной вентиляции будет ещё большой, если у пациента ІІІ- ІV класс по Маллампати или щито-подбородочное расстояние менее 6 см.
Алгоритм ведения любого пациента, которому предстоит анестезии
- Оценка дыхательных путей, прогнозирование возможных трудностей.
- Адекватная подготовка к любым критическим ситуациям.
- Ключевая стратегия для всех пациентов – это оксигенация, оксигенация и еще раз оксигенация.
- Ни в коме случае не вводите миорелаксанты, пока Вы абсолютно не удостоверились в том, что пациент свободно вентилируется маской.
Подготовка к анестезии в ситуации прогнозируемых и непредвиденных дыхательных путей будет темой наших следующих статей.